L’Helicobacter pylori è un batterio spiraliforme che più spesso di quel che si pensi colonizza la mucosa dello stomaco causando comunissimi disturbi dell’apparato gastrointestinale. Questo microorganismo riesce a sopravvivere grazie ad un enzima che gli permette di gestire l’acidità gastrica.
Nella maggior parte dei casi non dà sintomi, ma può portare a gastrite atrofica e severe complicanze: ulcera gastrica, ulcera duodenale, linfoma Malt (mucosa associated lymphoid tissue) e, in rari casi, cancro allo stomaco, con un rischio fra due e cinque superiore rispetto al resto della popolazione.

Per questo è importante saperne riconoscere la presenza e nel caso adottare le misure per eliminarlo.
Una scoperta che ha cambiato la medicina
Ma come è nata la consapevolezza sull’esistenza di questo batterio? Fino agli anni Ottanta si riteneva che le principali cause dell’ulcera fossero stress e altri fattori legati all’alimentazione (alcolici, cibi piccanti, cibi acidi…). Quindi la cura era il riposo, dieta leggera e farmaci sintomatici (gastroprotettori, antiacidi…). I due medici australiani Barry Marshall e Robin Warren isolarono Helicobater pylori per la prima volta nel 1982 ipotizzando che la causa dell’ulcera gastrica e duodenale potesse essere batterica.
Vent’anni dalla cura
Solo nel 1994 il National Institute of Health degli Stati Uniti ha riconosciuto la correlazione tra il batterio e l’ulcera, Infine vent’anni fa, nel 1996, la Food and Drug Administration ha approvato la prima terapia antibiotica specifica. Oggi si ritiene che l’80% delle ulcere gastriche e il 90% di quelle duodenali siano batteriche. Nel 2005 Marshall e Warren hanno ricevuto il premio Nobel per la medicina grazie alla loro scoperta.
Come avviene il contagio
Ma come si prende questo tipo di infezione? Ad oggi non ci sono certezze, ma l’uomo è l’unico serbatoio certo. Quindi si ritiene che l’Helicobacter pylori arrivi nello stomaco con acqua o alimenti contaminati da secrezioni e liquidi gastrointestinali di persone già infette oppure per contatto diretto con saliva, vomito o feci sempre di persona già infette.

Foto: Freepik
Gli esami per la diagnosi
Esistono dei test diagnostici specifici, si possono dosare gli anticorpi nel sangue, ma è il test meno affidabile di tutti. Molto affidabile e poco invasivo è il Breath test all’urea: viene analizzato il respiro del paziente prima e dopo aver bevuto un liquido in cui ci sono dei marcatori specifici, se nello stomaco c’è il batterio dopo circa 30 minuti dell’assunzione si ritrovano i metaboliti specifici altrimenti assenti. Ha una sensibilità e specificità del 95%. L’alternativa è la ricerca del batterio nelle feci oppure viene effettuata, durante una gastroscopia, una biopsia direttamente nella mucosa gastrica e duodenale, cercando l’Helicobacter pylori direttamente nei tessuti prelevati.
Quando vengono effettuati questi esami diagnostici, bisogna informare il medico circa eventuali farmaci assunti. In particolare, vanno sospesi per 14 giorni i gastroprotettori o inibitori di pompa, mentre gli antibiotici devono avere una sospensione di quattro settimane. La gastroscopia con biopsia è indicata nei pazienti sopra i 60 anni e nei pazienti con sintomi severi

Foto: Dusanpetkovic / Getty Images
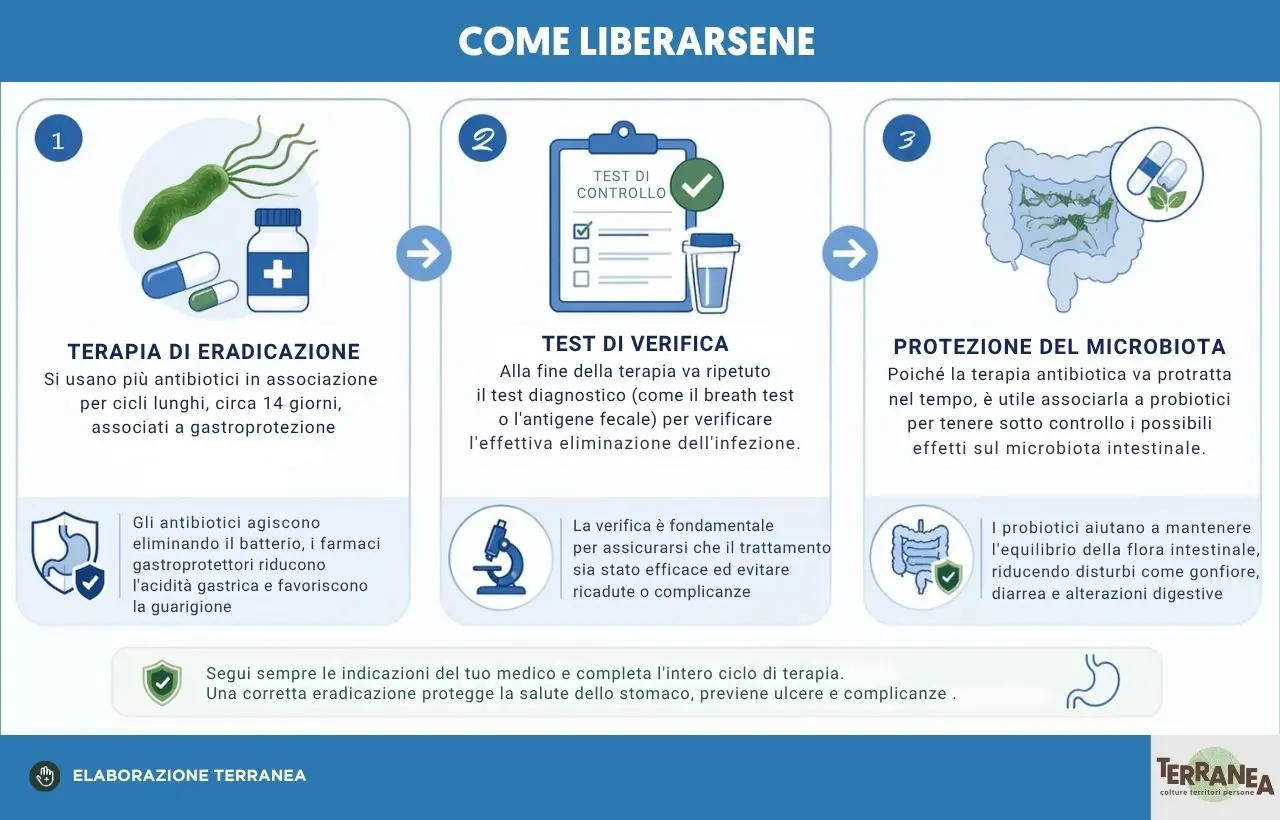
Terapia radicale
Va quindi impostata una terapia per eliminare l’infezione, usando più antibiotici per cicli lunghi circa 14 giorni associati a gastroprotezione. Alla fine della terapia va ripetuto il test diagnostico per verificare l’effettiva eradicazione. Poiché la terapia antibiotica va protratta nel tempo è utile associarla a probiotici per tenere sotto controllo i possibili effetti sul microbiota intestinale.
Il ruolo dell’alimentazione
In questo caso l’alimentazione è utile per tenere sotto controllo i sintomi, dato che ci possono essere infiammazione (gastrite) o ulcere (lesioni-fori) nella mucosa dello stomaco, bisogna mettere in pratica le linee guida alimentari per la Malattia da reflusso gastroesofageo (Mrge) finché le lesioni non siano rimarginate e la mucosa non torni integra e senza infiammazioni.

Foto: Studioroman
Come sempre vi ricordiamo di rivolgervi ad uno specialista per effettuare la diagnosi e impostare corrette terapia e alimentazione.